222015Feb
222015Feb

La migraña es, con diferencia, la cefalea primaria (dolor de cabeza) sobre la que más se ha escrito y estudiado, la dolencia en la que más se ha avanzado en su conocimiento fisiopatológico; y sobre la que más avances terapéuticos se han obtenido, tanto desde el punto de vista del tratamiento de las crisis como de la prevención de las mismas.
Se trata de un síndrome de prevalencia familiar consistente en ataques o crisis recurrentes de dolor de cabeza, muy variables en intensidad, frecuencia y duración, que suele ser unilateral, asociada a fotofobia (molestias a causa de la luz) y fonofobia (molestias a causa del ruido), con náuseas y/o vómitos, y con importante exacerbación ante movimientos cefálicos o esfuerzos.
Una migraña es un dolor de cabeza muy específico. No todos los dolores de cabeza son migrañas
En este artículo recorre los distintos tipos de migrañas, causas y posibles tratamientos. Resulta muy interesante descubrir que los resultados de varios ensayos clínicos han demostrado la eficacia de la aplicación de la toxina botulínica (botox) para tratar la migraña crónica y la cefalea por abuso de medicación.
Índice de contenido
Pregunta: ¿Cómo se distingue un dolor de cabeza de una migraña?, ¿Cuánto tipos de migraña hay?
Respuesta: Una migraña es un dolor de cabeza muy específico. No todos los dolores de cabeza son migrañas. Las migrañas suelen presentarse por primera vez durante la niñez o la adolescencia y pueden o bien mejorar, o bien empeorar con el paso de los años. Hay dos tipos de migrañas reconocidos a nivel general:
- Migraña “con aura”, que por muchos autores era originariamente llamada “migraña clásica”.
- Migraña “sin aura”, conocida antes como “migraña común”.
Una migraña con “aura” comienza típicamente con algunas molestias en la vista. El paciente ve manchas, puntos o incluso líneas en zigzag. Estas molestias son llamadas “aura”. A veces el “aura” no son síntomas visuales, sino auditivos (voces, ruidos), sensoriales (pérdida de sensibilidad u hormigueo en alguna parte del cuerpo) o incluso vegetativos (sueño, hambre, cambios en el estado de ánimo, etc.).
El “aura” suele ser seguida por un dolor de cabeza agudo que habitualmente afecta a un solo lado de la cabeza, aunque no siempre es así. Suele acompañarse de intolerancia a la luz, los ruidos o algunos “olores” intensos. También presenta habitualmente náuseas o vómitos.
En algunos casos una migraña con “aura” puede cursar con síntomas mucho más “espectaculares”, como por ejemplo hacer que el paciente esté paralizado de un lado del cuerpo durante varios minutos o durante más tiempo (“migraña hemipléjica”). No todas las migrañas son del tipo “con aura” (“clásico”). En un número importante de migrañas, uno o más elementos de la migraña clásica pueden no estar presentes. Por ejemplo, puede ocurrir que no se presente el “aura” migrañosa, o incluso que un ataque de migraña curse sin dolor (“migraña sine migraña”).
En todo caso, es muy importante tener en cuenta que los episodios de migraña en una misma persona suelen ser bastante similares entre sí. Por tanto, si la frecuencia, intensidad, tipo de sensación o naturaleza de los ataques cambia, se debe informar al médico, porque podría ser una señal de un dolor de cabeza de otro tipo, posiblemente más grave.
Si la frecuencia, intensidad, tipo de sensación o naturaleza de los ataques de migraña cambian, se debe informar al médico, porque podría ser una señal de un dolor de cabeza de otro tipo, posiblemente más grave.
¿Por qué se producen las migrañas?
La causa exacta de por qué se produce la migraña no se conoce todavía. Tradicionalmente se creía que las migrañas comenzaban cuando los vasos sanguíneos del cerebro se “estremecen”, o sufren espasmos. En esa teoría un espasmo de los vasos sanguíneos cerebrales hacía que disminuyera el flujo sanguíneo en ciertas partes del cerebro. Se creía que esta reducción del flujo sanguíneo provocaba cambios visuales y neurológicos. Y, posteriormente, cuando cesaba el espasmo, los vasos sanguíneos reaccionaban y se dilataban, causando un dolor de cabeza agudo.
Sin embargo, en los últimos años estas teorías clásicas han dado paso a la teoría de la “depresión propagada”. Ésta es una “teoría neurogénica”, según la cual existiría en los pacientes migrañosos una hiperexcitabilidad en la corteza cerebral occipital que sería la causante de que ante determinados estímulos se produzca una depresión cortical propagada que originaría el fenómeno del “aura”; posteriormente a través de diferentes mediadores químicos se activarían las terminaciones del nervio trigémino, provocando dolor. Los cambios en el calibre de los vasos sanguíneos serían solamente un fenómeno secundario. Por tanto, como de hecho demuestran las nuevas investigaciones farmacológicas en la materia, actuar sobre las terminaciones nerviosas cerebrales en la migraña es un capítulo fundamental en su tratamiento.
Actuar sobre las terminaciones nerviosas cerebrales en la migraña es un capítulo fundamental en su tratamiento.
¿Entonces, cuáles son los factores desencadenantes de una migraña?
Ciertos sucesos pueden ser suficientes para desencadenar migrañas en algunas personas. Cuando los pacientes reconocen los factores desencadenantes, deben evitarlos en todo lo posible. Un alto porcentaje de las personas que padecen migraña relatan numerosos factores ambientales o personales que han relacionado con el inicio de las crisis. Algunos pacientes citan un número muy alto de posibles desencadenantes, otras nombran solamente uno o dos factores, y hasta un 30% no reconocen ninguno. Debe entenderse que todos estos factores no son la causa de la crisis de dolor migrañoso, pues la enfermedad es de base genética, los desencadenantes actúan como facilitadores solamente en individuos predispuestos. 
Entre los factores desencadenantes más usuales se encuentran los siguientes:
- Alimentación. Los periodos de ayuno o el consumo de ciertos alimentos puede desencadenar crisis de migraña. Los alimentos más frecuentemente citados son el queso, el glutamato monosódico (aditivo alimentario), picantes, embutidos, la fruta, el chocolate, el café y las bebidas alcohólicas, sobre todo el vino. Queda todavía por dilucidar el papel de la “histamina” (una molécula derivada de un aminoácido esencial, la “histidina”. Se encuentra en el cerebro), y su metabolismo por el cuerpo como desencadenante de las crisis de migraña, cuyo estudio constituye una de las controversias más intensas de su investigación en los últimos años.
- Horas de sueño. Los cambios en el patrón de sueño y dormir más o menos horas de lo habitual son un factor que puede desencadenar la crisis de migraña. Según las encuestas realizadas, el 35% de los pacientes reconocen esta circunstancia.
- Hábitos de vida. En la medida de lo posible el migrañoso ha de intentar incorporar cierta rutina a sus costumbres y evitar los desordenes en el horario de sus actividades habituales, comidas, horas de descanso, etc.
- Factores psicológicos. Hasta el 60% de los pacientes diagnosticados de migraña, manifiestan que el estrés, la ansiedad, las preocupaciones o los impactos emocionales, les han desencadenado en alguna ocasión la aparición de una crisis. A veces el dolor se anticipa a la situación estresante. En otras ocasiones el dolor no aparece en el momento de máxima tensión, sino después de transcurrir ésta, cuando la persona se encuentra ya relajada.
- Ciclo menstrual. El 50% de las mujeres que padecen migrañas refieren que han detectado una relación entre la presencia de crisis y determinado momento del ciclo hormonal femenino. Los días en que aparecen con más frecuencia los episodios migrañosos son los previos a la menstruación. Se cree que esto se debe al descenso en los niveles de estrógenos circulantes que tiene lugar de forma natural en esa fase del ciclo. En muchos casos este factor es el único que actúa como desencadenante. Se denomina migraña menstrual, o catamenial, a aquella que se produce de forma exclusiva entre los días inmediatamente anteriores y el segundo día de la menstruación.
- Cambios atmosféricos. Los cambios bruscos de la presión atmosférica suele ser un factor desencadenante, como así también la presencia de viento, sobre todo cuando es intenso. Debido a que los descensos de presión atmosférica se asocian a otros fenómenos meteorológicos, como cambios de temperatura, lluvia y viento, ha resultado difícil realizar estudios que prueben la influencia independiente de cada uno de estos factores.
- Otros. Realmente la lista de posibles agentes causantes de crisis de migraña es tan larga como elementos hay, por lo que se recomienda a los pacientes migrañosos que tengan siempre en cuenta que su lista de factores precipitantes será siempre “individual, personal e intransferible”, aunque haya algunos, como los antes mencionados, más habituales en todos los casos.
El universo de las migrañas es muy amplio, ¿también hay tratamientos muy variados?
Principalmente existen dos formas de tratar la migraña:
- Tornar medicamentos que acorten los episodios. Es lo que se conoce como “tratamiento abortivo” de las crisis.
- Seguir tratamientos que evitan o hacen menos frecuentes e intensos los ataques de dolor. La mayoría de estos tratamientos son tratamientos farmacológicos orales (“pastillas”), aunque en los últimos años se están desarrollando nuevas técnicas con resultados realmente interesantes, como el neurofeedback, la neuroestimulación, la cirugía o el uso de toxina botulínica.
Algunos de los medicamentos para el tratamiento de las migrañas producen efectos secundarios, por lo que el tratamiento debe ser siempre individualizado y prescrito por tu médico.
El uso de algunos medicamentos para las migrañas puede no ser apropiado o recomendable para las personas que tienen problemas cardíacos u otros problemas médicos. Además, algunos de los medicamentos para el tratamiento de las migrañas producen efectos secundarios, por lo que el tratamiento debe ser siempre individualizado.
Entre los tratamientos mencionados se habla del uso de toxina botulínica ¿Qué tiene que ver el Botox con la migraña?, ¿Esa toxina no es la que usa para temas de estética?
Puede parecer curioso, pero es cierto; el Botox, toxina botulínica tipo A (Onabotulinum toxin A), se viene utilizando en medicina desde los años 80, sobre todo como fármaco infiltrado intramuscularmente para tratar las distonías (contracción anómala muscular involuntaria, como el blefaroespasmo, el espasmo hemifacial, etc.). Se vio por casualidad que algunos pacientes con estas enfermedades y que además eran migrañosos, mejoraban de sus migrañas al administrarles toxina para sus distonías y se empezó a probar con esta indicación. Ya hace unos años que se venía utilizando como medicación bajo el epígrafe de “uso compasivo” en pacientes con cefalea crónica que no respondía a otros tratamientos preventivos. Hasta que, en los últimos años, se han publicado los resultados de varios ensayos clínicos en los que se ha demostrado la eficacia de la toxina botulínica en la migraña crónica y en la cefalea por abuso de medicación (pacientes que toman medicación en exceso para su dolor de cabeza, en rango de abuso, y cuya toma influye en la perpetuación de la cronicidad).
La evidencia científica aportada por dichos estudios ha sido suficiente para permitir que dichos tratamientos se consideren indicados en ficha técnica, y financiables por la sanidad pública en los casos correctamente indicados y refractarios a otros tratamientos. Se ha visto en estos estudios, al igual que en la práctica clínica, que más de la mitad de los pacientes responden al tratamiento, y eso que se trata de pacientes refractarios que no lo han hecho con otros tratamientos preventivos.
La explicación de porque es útil la toxina en migraña crónica y no en otras cefaleas aún no es del todo clara, pero consigue una “desensibilización”, es decir, que disminuya la puesta en marcha y mantenimiento de circuitos cerebrales que perpetúan el dolor.
Sabemos que actúa, por supuesto, relajando la musculatura de alrededor de la cabeza, pero no es esa forma de actuar la que realmente le hace eficaz en la migraña. Se ha postulado que se produce un transporte hacia dentro de la toxina por las terminaciones nerviosas sensitivas pericraneales y esto supone que los estímulos dolorosos que llegan a las estructuras cerebrales se ven disminuidos y ayudan a no perpetuarlos. Ello es especialmente importante en neuronas de lo que conocemos como “sistema trigéminovascular”. De todos modos esperamos que en los próximos años se pueda dilucidar claramente este mecanismo de acción. Esta teórica forma de actuación explicaría que la toxina consiga, sobre todo, disminuir la intensidad del dolor, y sólo en parte, mejorar ostensiblemente su calidad de vida, aunque sigan teniendo todavía crisis de migraña, pero mucho menos intensas y con mejor respuesta a los fármacos que usan para tratarla.
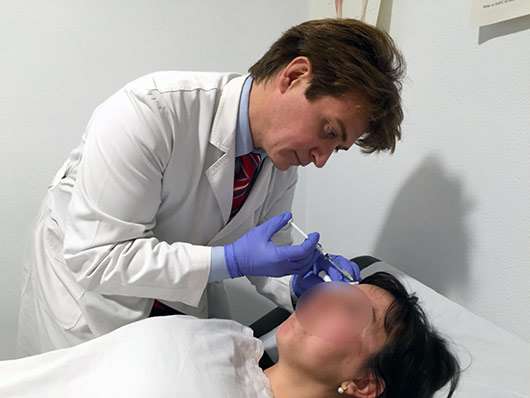
La toxina se administra en varios puntos pericraneales, de modo subcutáneo o intramuscular poco profundo, con una pequeña aguja, alrededor de toda la cabeza, en determinados puntos, según un protocolo establecido. La dosis es variable, si bien el protocolo de tratamiento actual sugiere el uso de entre 155 y 195 u de toxina en total.
La frecuencia de administración es muy variable, si bien, en casos de buena respuesta, el beneficio tiende a prolongarse en el tiempo con las sucesivas administraciones (pudiendo aumentar el “intervalo” entre sesiones).
Salvo algún mínimo sangrado ocasional en alguno de los puntos de inyección que se soluciona presionando sobre el mismo, la toxina no presenta efectos adversos reseñables. La tasa de efectos adversos es muy baja porque se administra de forma local y no se produce absorción sistémica de la misma.
Para no perdernos con las migrañas, ¿cuáles son los puntos clave que no debemos olvidar?
Aunque pueda parecer un mundo enrevesado, las personas que puedan tener algún síntoma deben considerar y no olvidar lo siguiente:
- Las migrañas son un problema bastante común, que a veces es hereditario.
- Un aspecto clave de su importancia es que con frecuencia afectan a las personas en la fase más “productiva” de su vida (infancia, adolescencia, juventud), limitando a veces de forma crítica la calidad de vida.
- Determinar qué es lo que desencadena las migrañas en cada caso particular es extremadamente importante para poder prevenirlas.
- Afortunadamente, los avances médicos más recientes en el conocimiento de la migraña han están permitiendo el desarrollo de nuevos tratamientos cada vez más eficaces.
- Entre esos tratamientos, la evidencia científica, y cada vez más la experiencia clínica, han demostrado que el uso de toxina botulínica para el tratamiento de formas crónicas y refractarias de migraña, como suele decirse, “ha venido para quedarse”.
Pregunta frecuente: Lo normal si tengo dolor de cabeza y no sé si es migraña es acudir a mi médico de familia y consultarlo. Si éste detecta la posibilidad de una migraña y me aconseja visitar un neurólogo, ¿Hay que hacer muchas pruebas?, ¿son dolorosas?, ¿Cuánto cuesta?
La prudencia aconseja pedir una cita con el neurólogo. Hasta celebrar una primera visita, el especialista no puede determinar un diagnóstico y las pruebas que se necesitan en cada caso. Si hay que practicar pruebas, el médico le va a explicar en qué consisten, cuánto duran y si son dolorosas o molestas. En relación a los precios, se le informará al pedir cita de los honorarios de una primera vista y si hay que practicar pruebas, de las tarifas de las mismas en cada caso.